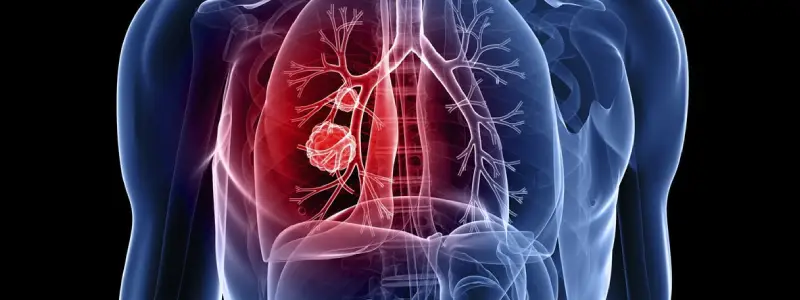
Tromboembolismo pulmonar: sinais, sintomas e tratamentos
Tromboembolismo pulmonar (TEP), em se tratando de doenças cardiovasculares, representa uma das principais causas de morte em todo o mundo, apresentando menos ocorrências somente em comparação com o acidente vascular cerebral e síndrome coronariana aguda.
Da mesma forma que a trombose venosa profunda, o tromboembolismo pulmonar é de natureza venosa profunda. Além disso, quando o paciente apresenta quadro de embolia pulmonar, é necessário o reconhecimento de fatores que sinalizem a ocorrência de TEP para que o tratamento adotado seja efetivo.
Conheça os fatores de risco para o desenvolvimento dessa doença
Determinados sinais e situações se relacionam mais diretamente ao desenvolvimento do tromboembolismo pulmonar. Desse modo, o alto risco para a doença engloba fatores adquiridos ou hereditários. É importante salientar que tais fatores também podem ser um indicativo de risco para a trombose venosa profunda, já que a formação de trombos é um evento ligado às duas doenças.
Há décadas um conjunto de situações é relacionado à formação de trombos, recebendo o nome de Tríade de Virchow. Confira:
- Lesão endotelial;
- Estase;
- Hipercoagulabilidade.
Em outras palavras, para se estabelecer quais são os fatores de risco para TEP, é necessário identificar outras doenças, condições ou eventos que se enquadrem em alguns dos critérios da tríade em questão.
Os trombos, entretanto, não surgem diretamente nos pulmões. Estima-se que aproximadamente 90% dos quadros de tromboembolismo sejam decorrentes de casos de TVP.
Um ponto a se destacar é o fato de grande parte dos trombos desprendidos que chegam à corrente sanguínea, de forma que se direcionam aos pulmões, estão nas veias iliofemorais, causando TEP. Sabe-se que os trombos iliofemorais representam maior risco de embolia.
Em contrapartida, os trombos formados nas panturrilhas apresentam baixo risco para este tipo de complicação. Tais formações, em sua maioria, são provenientes de outros trombos que são originados na veia poplítea.
Os fatores de risco que são hereditários
Abaixo estão alguns dos principais fatores de risco relacionados ao tromboembolismo pulmonar:
- Mutações do gene de protrombina;
- Mutação do fator V de Leiden;
- Ocorrência de disfibrinogenemia;
- Deficiência da proteína S ou C;
- Deficiência de antitrombina;
- Deficiência de plasminogênio.
Os fatores de risco que são adquiridos
A seguir estão elencados os principais:
- Tabagismo;
- Idade superior a 75 anos;
- Ocorrência de trauma;
- Utilização de cateter venoso central;
- Gestação e puerpério;
- Acidente vascular cerebral;
- Obesidade;
- Insuficiência cardíaca;
- Doença inflamatória intestinal;
- Imobilização;
- Trombose venosa profunda prévia;
- Síndrome nefrótica;
- Câncer;
- Hemoglobinúria paroxística noturna;
- Doenças mieloproliferativas;
- Síndrome do anticorpo antifosfolípide;
- Infecção atual;
- Uso de anticoncepcionais orais ou terapia hormonal.
Sintomas frequentes nos quadros de tromboembolismo pulmonar
Sempre que há a identificação de sinais que possam indicar a ocorrência de embolia pulmonar, é necessário que se investigue sintomas ou sinais de trombose venosa profunda.
O quadro de tromboembolismo pulmonar, por sua vez, pode tanto ser leve ou grave, chegando ao óbito. Assim sendo, a gravidade do caso está condicionada às dimensões da obstrução da artéria pulmonar.
Sintomas e sinais clínicos de trombose venosa profunda
- Dilatação venosa superficial;
- Sinal de Homans;
- Calor local:
- Dor espontânea ou após palpação do membro inferior;
- Empastamento;
- Edema depressível e assimétrico de membro inferior.
Sintomas e sinais de tromboembolismo pulmonar
O conjunto de sintomas e sinais relacionados ao TEP podem ser comuns a outras doenças ou condições. Desse modo, os chamados “escores de probabilidade” auxiliam no momento do diagnóstico. A dispneia súbita, contudo, é um achado clínico sempre considerado suspeito.
Conheça alguns dos sintomas que podem indicar um quadro de tromboembolismo pulmonar:
- Febre;
- Taquipneia:
- Taquicardia;
- Dispneia;
- Sibilos;
- Dor pleurítica;
- Tosse;
- Hemoptise;
- Edema unilateral de membros inferiores;
- Dor torácica subesternal.
Os critérios empregados para que a doença seja diagnosticada
O diagnóstico reúne tanto sintomas e sinais, quanto os fatores de risco apresentados. O médico também conta com alguns mecanismos para avaliação da possibilidade de tromboembolismo pulmonar, como os escores de Genebra modificado e de Wells.
Tais escores possibilitam que o especialista classifique o quadro clínico do paciente em alto, moderado ou baixo risco. Com isso, as classificações norteiam a conduta diagnóstica.
No Escore de Wells, há baixa probabilidade de se tratar de TEP quando o paciente atinge até 1 ponto na escala de sinais e sintomas. O risco sobe para moderado quando o indivíduo atinge entre 2 e 6 pontos. Já os pacientes que totalizam mais de 7 pontos são classificados como de alto risco.
O Escore de Genebra Modificado, por sua vez, possui dinâmica semelhante ao de Wells, mas com pontuações diferentes. Vale ressaltar que este escore passou por uma revisão em se tratando dos pontos relacionados a cada condição ou doença apresentada.
Principais exames complementares que podem ser necessários
Confira a seguir quais os exames mais solicitados para cada caso:
Angio-TC de tórax
Embora este não seja considerado um exame de imagem padrão-ouro para o diagnóstico de TEP, costuma ser um dos mais empregados na prática clínica. Em geral, trata-se de um meio para diagnóstico em se tratando de pacientes estáveis e que apresentem risco alto ou intermediário de tromboembolismo pulmonar, de acordo com as avaliações a partir dos escores.
Troponina, Nt-proBNP e BNP
São exames empregados tanto para diagnóstico, quanto para classificação do risco de ocorrência da doença. Há profissionais que defendem que os pacientes estáveis que apresentam resultados de níveis elevados, mas com alguma disfunção no ventrículo direito, possuem prognóstico pior. Tais pacientes, entretanto, podem ser beneficiados pela trombólise.
D-dímero
Quando da degradação de fibrina, o D-dímero é um produto que resulta desta reação, sendo encontrado em maior abundância quando o sistema de coagulação opera sobrecarregado.
O D-dímero não é, portanto, um exame que identifica o TEP diretamente, sendo necessários outros exames para a realização do diagnóstico. A função do D-dímero é descartar a hipótese de ocorrência de tromboembolismo quando os escores indicam baixa probabilidade de que a doença esteja ocorrendo.
Com um elevado valor preditivo para resultados negativos, estimado em 95%, o D-dímero não é fator de exclusão para TEP quando há alta possibilidade de ocorrência. Além disso, pode estar aumentado em se tratando de outras patologias, como no caso do infarto agudo do miocárdio.
Gasometria arterial
Quando o resultado da gasometria arterial apresentar hipoxemia após a observação de uma radiografia que apresente tórax limpo, estabelece-se a suspeita de tromboembolismo pulmonar. Em aproximadamente 20% dos casos, entretanto, este exame pode apresentar normalidade.
Radiografia do tórax
É comum que o raio-X do tórax não apresente alterações quando o paciente desenvolveu o tromboembolismo pulmonar. Apesar disso, não é indicativo de que o exame não deva ser realizado, uma vez que este possibilita diagnósticos diferenciais da doença, como congestão pulmonar, derrames pleurais ou até mesmo pneumonias.
Da mesma forma, alguns resultados específicos podem ser observados em determinados quadros. É o que se observa em casos de TEP em que o paciente apresenta derrame pleural unilateral, atelectasias laminares e aumento da área cardíaca, por exemplo.
Alguns achados clínicos são considerados raros, mas também podem sugerir a ocorrência de TEP. Veja:
- Sinal de Palla: em que se observa que a artéria pulmonar está dilatada;
- Sinal de Westermark: regiões com hipoperfusão pulmonar com a trama vascular diminuída;
- Corcova de Hamptons: Representam imagens com hipotransparência e com formato cuneiforme sobre bases pulmonares, indicando região de infarto pulmonar.
Ultrassonografia
Realizada à beira leito, este tipo de ultrassonografia é um importante exame para se diagnosticar o tromboembolismo pulmonar, sobretudo em se tratando de pacientes instáveis.
Com isso, a possibilidade de visualização da trombose venosa profunda por meio de Doppler Venoso de membros inferiores torna possível com que o médico inicie o tratamento adequado.
Do mesmo modo, o exame de Ecocardiograma Transtorácico (ECO-TT) também é de grande utilidade diagnóstica, fazendo com que a terapia necessária seja adotada o quanto antes.
Nesses casos, os principais achados clínicos costumam ser hipertensão pulmonar, insuficiência tricúspide, dilatação de ventrículo direito e visualização de trombo tricúspide em AD ou VD.
O Sinal de McConnel, quando encontrado, costuma ser indicativo da ocorrência da doença, com hipocinesia segmentar observada na base livre de VD. A visualização de trombo pulmonar, bem como na porção proximal das artérias pulmonares é um outro achado clínico ainda mais preciso, sendo melhor observado em exames como o Ecocardiograma Transesofágico.
Eletrocardiograma (ECG)
Apesar de sua discreta contribuição em se tratando do TEP, o exame de ECG é relevante como meio de obtenção de diagnóstico diferencial de Síndrome Coronariana Aguda. Em geral, os resultados costumam indicar algumas alterações de natureza inespecífica, como desvio do eixo elétrico e taquicardia sinusal.
O ECG pode se apresentar sem alterações em até 30% dos casos. Da mesma forma, ainda que se apresente alterado, poderá ser normalizado em algumas horas. Assim sendo, o exame apresenta somente um sinal específico de tromboembolismo, ou seja, a existência do “S1Q3T3”, inversão de onda T em D3, bem como S em D1 e Q em D3.
Demais exames que poderão ser solicitados
Para diagnosticar o TEP, o médico também poderá solicitar os exames citados abaixo:
- Arteriografia pulmonar: É considerado um exame padrão-ouro para o diagnóstico de tromboembolismo pulmonar, mas em virtude de ser invasivo, costuma ser pouco empregado.
- Cintilografia: Contando com a relação V/Q, este exame não é dos mais solicitados na atualidade.
Tromboembolismo pulmonar: os tratamentos para cada caso
O tratamento para TEP dependerá das peculiaridades de cada quadro, como do estado clínico do paciente e existência de determinadas condições ou comorbidades.
A estabilização do paciente
Um dos maiores riscos em se tratando de TEP é o choque obstrutivo, daí a importância de que o paciente seja estabilizado caso apresente sinais de choque e instabilidade hemodinâmica. Além da estabilização, também é importante a realização de uma terapia imediata, como a trombólise com Tenecteplase ou rtPA, que é administrado por via endovenosa. Nesses casos, não há a possibilidade de iniciar o processo de anticoagulação com o emprego de Heparina de baixo peso molecular.
Casos em que anticoagulação é contraindicada
A seguir estão os casos em que há contraindicação absoluta de anticoagulantes como a heparina não fracionada, por exemplo, para este tipo de tratamento:
- Neoplasia intracraniana primária;
- Histórico de Hemorragia intracraniana;
- AVC isquêmico no último trimestre;
- Diástase hemorrágica ou sangramento ativo;
- Lesão vascular cerebral estrutural;
- Quando há suspeita de dissecção de aorta;
- Traumatismo facial ou TCE no último trimestre;
- Hipotensão severa e não controlada.
Há, também, casos em que a contraindicação é relativa. Confira:
- Gravidez;
- Ter mais de 75 anos;
- Úlcera péptica ativa;
- Sítio vascular não compressível;
- Pericardite;
- Cirurgia de grande porte no último trimestre;
- Doença hepática avançada;
- AVC isquêmico no último semestre;
- Terapia anticoagulante atual com RNI > 1,7.
Quando o quadro do paciente não possibilita a realização de anticoagulação, é importante que ele seja avaliado pelo cirurgião vascular. Esse procedimento é necessário a fim de que se avalie a possibilidade de utilização de algum filtro de veia cava.
A ocorrência de novos trombos poderá ser prevenida quando da do emprego desses filtros da veia cava inferior. Dentre as situações que requerem o emprego de tais dispositivos, estão as seguintes:
- Falha no processo de anticoagulação;
- Quando a anticoagulação é contraindicada.
O tratamento ambulatorial também é uma possibilidade, sobretudo com a adoção do índice de classificação de risco “PESI” (Pulmonary Embolism Severity Index).

Deixe uma resposta
Want to join the discussion?Feel free to contribute!